Реконструктивная пластика
- молочной железы
- Паралич лицевого
- диабетической стопы
- рук
- переломов лица
- Микротия
- врожденного гигантского невуса
- рака кожи
- лимфедемы
Почему на пластическую операцию стоит приехать в Корею
-
Пластическую хирургию часто называют пластической и реконструктивной хирургией, а вместо термина «пластика» иногда используется термин «эстетика».
Реконструктивные операции — это операции по восстановлению утраченных или деформированных частей тела до нормального состояния, а эстетические операции — это операции, превосходящие пределы нормального/ стандартного состояния.
На сегодняшний день сфера реконструктивно-пластической хирургии продолжает развиваться и широко применяется,
и практикуется во всех областях медицины, включая не только лечение дефектов тканей, вызванных травмами и лечение врожденных аномалий, но и реконструкцию после онкологических операций и лечения трудноизлечимых заболеваний.
-
-
В отличие от других операций, операции по поводу рака молочной железы требуют не только полного удаления раковых клеток, но и учета эстетических аспектов, позволяющих сохранить внешний вид молочной железы. Методы операции по реконструкции молочной железы можно в целом поделить на 2 вида: операции, проводимые посредством трансплантации аутологичной ткани и реконструктивные операции с использованием искусственных имплантатов.
В последнее время постепенно внедряются методы хирургического вмешательства с использованием современных устройств, включая эндоскопическое и роботизированное оборудование.
Метод использования аутологичной ткани
- Реконструкция молочной железы с использованием лоскута на перфоранте глубокой нижней эпигастральной артерии
- Реконструкция лоскута широкой мышцы спины
- Реконструкция молочной железы с использованием лоскута на перфоранте глубокой бедренной артерии
: Пациентам с трудным доступом к тканям брюшной полости операции по реконструкции молочной железы проводятся с использованием аутологичной ткани, взятой из других частей (к примеру, бёдер, ягодиц, боков и т. д.).
В последнее время привлекает внимание метод реконструкции молочной железы с использованием ткани, взятой из бедра, так называемого «лоскута на перфоранте бедренной артерии».
Метод использования искусственных имплантатов
- Реконструктивно-пластическая операция с использованием имплантата — это метод замены ткани молочной железы, удаленной во время тотальной мастэктомии на искусственный имплантат в целях восстановления первоначальной формы молочной железы, симметричной форме противоположной молочной железы.
- Данный метод операции считается относительно простым в сравнении с методом использования аутологичной ткани, продолжительность операции составляет от одного до двух часов. Преимущество данного метода состоит в том, что восстановление после операции происходит быстро, пребывание в больнице занимает непродолжительное время.
Реконструкция молочной железы с использованием роботизированного оборудования
- Роботизированная хирургическая операция по поводу рака молочной железы выполняется путем минимального разреза возле подмышечной впадины, в область разреза помещается роботизированная рука-манипулятор и удаляются раковые клетки. Поскольку данный инвазивный метод сводит к минимуму образование рубцов, он является предпочтительным с точки зрения сохранения естественной формы молочной железы. Пациенты также очень довольны результатами роботизированных операций, поскольку они позволяют максимально сохранить естественную форму молочной железы.
- Хирургическая система Да Винчи — это современное медицинское оборудование для выполнения малоинвазивных операций с помощью робота. Данный метод не предполагает непосредственное выполнение операции роботом, операцию выполняет хирург, управляющий инструментами через консоль. В каждой хирургической системе Да Винчи предусмотрен собственный операционный стол для пациента в зависимости от модели оборудования, тем не менее, все системы выполняют лишь вспомогательную роль в помощи хирургам при выполнении малоинвазивных операций.

<Роботизированная система Да Винчи. Модель SI, X, XI, SP>
-
В отличие от других операций, операции по поводу рака молочной железы требуют не только полного удаления раковых клеток, но и учета эстетических аспектов, позволяющих сохранить внешний вид молочной железы. Методы операции по реконструкции молочной железы можно в целом поделить на 2 вида: операции, проводимые посредством трансплантации аутологичной ткани и реконструктивные операции с использованием искусственных имплантатов.
-
- Под параличом лицевого нерва подразумевается паралич части лица, вызванный нарушением функциональности лицевого нерва, который отвечает за движение мышц лица. Паралич лицевого нерва может привести к потере функции мышц, необходимых для поддержания полости носа и рта и четкой речи, и представляет собой сложную клиническую проблему, которая затрагивает многие аспекты, включая самовыражение и взаимодействие с обществом. В этом направлении область комплексного лечения паралича лицевого нерва продолжает развиваться в поисках новых и эффективных методов лечения.
Врожденный паралич лицевого нерва
- к такому виду относится паралич, возникший с рождения, чаще всего он встречается среди маленьких пациентов.
Он может возникать в виде части синдрома либо развиваться в качестве самостоятельного отклонения, независимо от наличия других заболеваний. Частота встречаемости у новорожденных составляет примерно 2,0%.
Приобретенный паралич лицевого нерва
- может возникать с одной или с двух сторон, проявляться в различных формах в зависимости от пораженного участка нерва. Наиболее частыми причинами приобретенного паралича лицевого нерва являются внутричерепные и экстракраниальные новообразования, паралич Белла и травмы.
- Идиопатический паралич лицевого нерва (паралич Белла)
Определить конкретную причину внезапного возникновения паралича лицевого нерва сложно даже по результатам большинства осмотров и обследований. Такие случаи относятся к идиопатическому типу паралича лицевого нерва, или так называемому «параличу Белла». Паралич Белла — это форма нейропатии, названная в честь британского врача Чарльза Белла, данный медицинский термин широко используется поскольку является наиболее распространенной формой нейропатии лицевого нерва. - Паралич лицевого нерва, возникший по определенной причине
Нередко причины паралича выявить возможно. В таком случае проводится лечение в соответствии с причинами, вызвавшими паралич.- Синдром Рамсея Ханта: опоясывающий лишай на лице и паралич, вызванный вирусом опоясывающего лишая
- Травмы: паралич и перелом черепа, вызванный шоком в результате автомобильной аварии или падения
- Заболевания черепных нервов: паралич, вызванный заболеваниями нервов, включая инсульт или опухоли головного мозга
- Осложнения: паралич лицевого нерва, вызванный осложнением острого или хронического отита
Лечение
- Безоперационное лечение
- Лечение паралича Белла
Наряду с лекарственной (медикаментозной) терапией назначается физиотерапия, в том числе электростимуляция. Наблюдение за динамикой осуществляется в течение нескольких месяцев. Как минимум у 8 из 10 пациентов с параличом Белла мимические движения полностью возвращаются в норму благодаря лишь медикаментозному лечению и наблюдению. Однако, как правило, постепенное восстановление происходит в течение нескольких месяцев, в некоторых случаях, частичный паралич может сохраниться. Во время наблюдения назначаются глазные капли для предотвращения глазных осложнений, вызванных недостаточным количеством слезной жидкости. -
Лечение паралича лицевого нерва, вызванного синдромом Рамсея Ханта
Вводятся противовирусные и обезболивающие препараты. Как правило, на глаза надевается специальная защитная повязка, в отношении парализованной области применяется физиотерапевтическое лечение. По возможности лечение следует начинать сразу после появления симптомов заболевания и продолжать консервативную терапию для облегчения кровоснабжения лицевого нерва. -
Хирургическое лечение
Коррекция бровей, коррекция верхнего века, коррекция нижнего века, коррекция губ и перешейка, передача нервных импульсов, микро-нейроваскулярная трансплантация мышц, локальный перенос мышц и т. д. способствуют восстановлению поврежденных нервов или соединению с другими нервными окончаниями. Если паралич возник давно, мимические движения восстанавливают путем перемещения мышц из других участков. -
При невозможности закрыть глаза
При параличе лицевого нерва глаза не закрываются до конца, а веки не могут защитить глаза. При повреждении роговицы из-за высыхания глазного яблока может наступить слепота. В таком случае в веки вставляются специальные подвески из золота или платины для того, чтобы глаза хорошо закрывались. -
Мимика лица
Восстановить мимику очень сложно, не каждое даже самое маленькое выражение мимики восстанавливается после операции. При провисании уголков глаз и рта и заметной асимметрии возможно проведение операции по подтяжке и фиксации уголков глаз и рта. Для возможности выражения эмоций, требуется проведение операции по восстановлению нервных окончаний или мышц. Если лицевой нерв поврежден, но мышцы лица не успели атрофироваться за небольшой период времени, нерв восстанавливают методом трансплантации.
-
- В современном обществе число пациентов с сахарным диабетом продолжает расти. Так, по данным Всемирной организации здравоохранения (ВОЗ), 5-10% взрослых страдают сахарным диабетом, а 15-25% пациентов с сахарным диабетом страдают от болезни диабетической стопы. Болезнь диабетической стопы — это общий термин, обозначающий заболевания нервных окончаний, структурные деформации, изменения кожи, язвы стоп, инфекции и сосудистые заболевания, возникающие в стопах пациентов, страдающих диабетом. Это серьезное осложнение сахарного диабета, которое в конечном итоге может привести к ампутации стопы.
Обследование
- Оценка степени тяжести заболеваний периферических сосудов (PVD) с помощью чрескожного мониторинга кислорода (TcOM) или чрескожного мониторинга парциального давления кислорода (TcpO2)
: для заживления стоп пациентов с диабетической стопой или ишемией нижних конечностей тяжелой степени кровь должна хорошо поступать (циркулировать) к поврежденному участку стопы. Поступление крови обеспечивает поступление кислорода в рану, что в свою очередь позволяет сохранить жизнедеятельность клеток. Для снабжения клеток кислородом, кровеносные сосуды нижней конечности прочищают с помощью процедуры баллонного расширения или шунтирования сосудов. Одним из способов оценки результатов является измерение парциального давления кислорода в тканях стопы, как показано на фотографии ниже. Как правило, считается, что область раны имеет шанс на заживление, когда парциальное давление кислорода превышает 40 мм рт. ст.
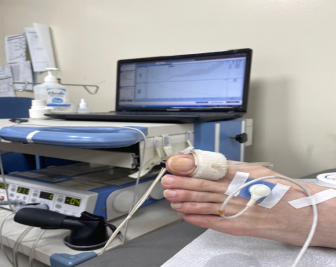
<Устройство для чрескожного мониторинга парциального давления кислорода в крови>
Лечение
- Лечение ран с помощью отрицательного давления [NPWT]
метод лечения, который способствует регенерации клеток путем герметизации раны и удаления некротической ткани и экссудата из пораженного участка при постоянном отрицательном давлении -
Лечение факторами роста
метод, способствующий заживлению ран у пациентов с сахарным диабетом путем искусственного введения факторов роста, включая фактор роста тромбоцитов [PDGF], основной фактор роста фибробластов [bFgF] и фактор роста эпителиальных клеток (Эпидемальный фактор роста [EGF]) -
Клеточная терапия
метод преобразования раневого ложа в среду, в которой может произойти максимальное заживление раны, путем трансплантации в рану клеток с максимальной способностью к заживлению ран. В настоящее время в клинической практике активно используются фибробласты, кератиноциты, клетки стромально-васкулярной фракции жировой ткани, концентраты тромбоцитов и мезенхимальные стволовые клетки. - Лечение ультразвуком
ультразвук способствует заживлению ран, создавая местный тепловой эффект. Кроме того, он способствует сокращению раны, отложению коллагена, образованию грануляционной ткани, ангиогенезу и смягчению рубцов. - Гипербарическая оксигенотерапия [ГБО]
метод лечения, при котором 100% кислорода подается под давлением, более чем в два раза превышающим нормальное атмосферное давление. Метод позволяет увеличить подачу парциального давления кислорода, растворенного в плазме, тем самым увеличивая подачу кислорода к тканям. - Терапия монохроматической инфракрасной энергией [MIRE]
метод доставки на кожу энергии ближнего инфракрасного диапазона с длиной волны 890 нм, повышающий уровень оксида азота (NO) в крови и плазме. Терапия MIRE улучшает пролиферацию клеток и кровоток в зоне лечения максимум до 400%. - Неинвазивная безболевая сигнальная терапия, скремблер терапия
уникальный, технологически продвинутый метод лечения хронической боли, получивший одобрение FDA США и прошедший европейскую сертификацию CE. Благодаря лечению с помощью данного метода можно избежать вредных и фатальных побочных эффектов и проблем зависимости, связанных с использованием наркотических обезболивающих. - Экстракорпоральная ударно-волновая терапия [ЭУВТ]
метод лечения, при котором энергия ударных волн воздействует на болезненную область, активируя поврежденные клетки и увеличивая кровоток, тем самым способствуя процессу регенерации тканей. Метод позволяет снизить боль и улучшить функциональность за счет лечения воспаления, укрепления сухожилий, связок и мышц.
(Hyperbaric Oxygen [HBO] Therapy) Гипербарическая оксигенотерапия [ГБО] Monochromatic Infrared Energy[MIRE] Therapy) Монохроматическая инфракрасная энергетическая терапия [MIRE] (Pain Scrambler Therapy) Неинвазивная безболевая сигнальная терапия, скремблер терапия (Extracorporeal shockwave therapy) Экстракорпоральная ударно-волновая терапия 
-
- Кисти рук расположены в конце верхних конечностей тела и необходимы для обращения с различными инструментами, поэтому наибольшее количество травм происходит именно в этой области. С появлением операционного микроскопа в 1950-х годах стали использоваться такие методы, как дермопластика свободным перфорированным лоскутом, реплантация. С тех пор данные методы продолжают развиваться быстрыми темпами. В частности, в Корее, с ее превосходными навыками тонкой ручной работы, предпринимаются попытки проведения операций по реконструкции множественных травм высокой степени сложности, которые не предпринимаются в других странах. Даже при рассечении повторно соединенных ампутированных частей, проводятся операции по соединению сосудов диаметром 0,2–0,3 мм, такие операции стали общепринятыми несмотря на то, что они относятся к операциям высокой степени сложности.
Метод операции
- Реконструкция большого пальца
Большой палец отвечает за 50% всех функций руки, поэтому при потере большого пальца теряются многие функции. Вот почему операции по реконструкции большого пальца так важны для поддержания жизнедеятельности и обеспечения качества жизни. Возможны различные методы реконструкции в зависимости от места ампутации, навыков и техники хирурга, метод выбирается по согласованию с пациентом.- Реконструкция с использованием указательного пальца:
при ампутации большого пальца в проксимальном направлении около среднего сустава наиболее целесообразна полимеризация указательного пальца. Указательный палец имеет подходящую длину, реконфигурируемую внутреннюю мышечную функциональность и такое преимущество, как способность к немедленному восстановлению чувствительности в виду отсутствия необходимости проведения микрохирургического вмешательства, поскольку нервы остаются неповрежденными. Несмотря на то, что многие пациенты не предпочитают данный метод с эстетической точки зрения, послеоперационный вид значительно превосходит ожидания. Данный метод рекомендуется также пациентам с врожденной деформацией (аномалией), у которых большой палец отсутствует с рождения. - «Операции по пересадке пальца с ноги на руку»
предполагают перенос ногтя, кожи, кости, нервных окончаний и кровеносных сосудов пальца ноги для восстановления частично или полностью утраченного пальца на руке. В зависимости от степени потери большого пальца на руке, большой палец с ноги отделяется и переносится частично или полностью. Что касается остальных пальцев, то, несмотря на возможность отделения и переноса части большого пальца с ноги, в большинстве случаев используется второй палец ноги. При отсутствии двух и более пальцев на руке возможно использование вторых пальцев с обеих ног либо одновременный перенос второго и третьего пальцев одной ноги. В последнее время из-за различий в форме ногтей на руках и ногах иногда проводятся операции, позволяющие совместить ноготь на большом пальце ноги с суставом и костью второго пальца ноги. - Реконструкция с использованием свободного перфорированного лоскута:
метод создания структуры, аналогичной большому пальцу, путем поднятия лоскута с костью, свертывания его в цилиндрическую форму, фиксации к оставшейся кости большого пальца, а затем сшивания нервных окончаний артериальных и венозных артерий. Поскольку ногти - важную часть формы пальцев, воссоздать невозможно, данная процедура считается менее эстетичной, чем процедура трансплантации пальцев рук или ног. Однако преимущество данного метода заключается в возможности избежать повреждения пальцев рук или ног. - Вытягивание пальца руки:
метод вытягивания первого центрального позвонка с помощью костного расширителя. Его недостатком является уязвимость к инфекции из-за длительного периода растяжения кости и необходимости ношения расширителя кости, тем не менее, его преимущество заключается в том, что он обеспечивает сохранение чувствительности и не оставляет шрамов на других участках.
- Реконструкция с использованием указательного пальца:
- Техника реплантации
- Трансплантация пальца руки: пересадка ампутированного пальца является обыденной процедурой.
Если повреждение места ампутации не является серьезным, вероятность успеха достигает более 90%. - Трансплантация кончика пальца: операция, которую стараются избегать из-за технической сложности сшивания очень мелких кровеносных сосудов, тем не менее, в последнее время данный вид операции стал обыденным.
Для обеспечения функциональности восстановленной кисти необходимо восстановление функции суставов, сухожилий и нервных окончаний.
- Трансплантация пальца руки: пересадка ампутированного пальца является обыденной процедурой.
- Реконструкция дефекта
- Если ампутированная часть руки осталась, ее можно реплантировать, однако, при возникновении дефекта необходимо проводить реконструкцию с использованием аналогичной ткани. Поскольку кисть руки состоит из различных тканей, костей, нервных окончаний, кровеносных сосудов и сухожилий, каждая структура реконструируется последовательно в соответствии со степенью важности.
- Реконструкция деформации кисти
- Реконструктивные операции проводятся при возникновении различных деформаций и патологий (аномалий), включая не сращение из-за неправильного заживления перелома, не сращение из-за неправильной формы сращения, деформация из-за повреждения или утраты сустава, посттравматическая контрактура из-за сокращения кожи и гипертрофических рубцов.
- Реконструкция после ожогов
- Кисти рук – зона повышенного риска ожогов. Повреждения от ожогов могут привести к глубокому сужению, которое может привести к серьезной инвалидности. В случае послеожогового сокращения обычно выполняется реконструкция с использованием кожи всей толщины, взятой из области паха. При ярко выраженных симптомах могут выполняться операции с использованием свободного перфорированного лоскута.
- Реконструкция ногтевой пластины пальцев рук
- Ногти расположены на кончиках каждого пальца, они помогают выполнять различные функции с помощью рук, а также играют важную эстетическую роль. При повреждении ногтей, в зависимости от степени тяжести, могут применяться такие виды хирургических вмешательств, как трансплантация ногтевой пластины с пальцев ног или микрохирургические операции области вокруг ногтя. В случае реконструкции ногтей, пересаженные ногти могут не расти должным образом или расти с разной скоростью, поэтому к данному виду хирургического вмешательства необходимо прибегать после тщательного изучения всех возможных результатов.
-
A. Перелом глазной орбиты
- Доступ к месту перелома глазной орбиты затруднителен, поскольку орбита расположена глубоко в глазничной кости. Так как различные важные структуры, включая зрительный нерв, не должны быть повреждены, в челюстно-лицевой хирургии операции по поводу перелома считаются наиболее сложными.
- Операции по поводу перелома глазницы в основном направлены на восстановление содержимого глазного яблока, выпавшего в результате перелома глазницы, возврата его в исходное положение и предотвращение перелома глазницы.
Метод реконструкции
- Метод восстановления стенки глазницы с использованием первичных костных фрагментов
метод добавления трансназального доступа к существующему трансорбитальному доступу при переломах глазницы для восстановления собственных сломанных фрагментов орбитальной кости пациента в их исходное положение и размещения временной поддержки на верхней челюсти и решетчатой пазухе до достижения сращения костей глазницы. - Восстановление перелома медиальной стенки орбиты
для реконструкции большого костного дефекта, вызванного медиальным переломом стенки нижней орбиты, необходимо использовать большой искусственный протез, который способен соединить оба конца костного дефекта. Крайне важна реконструкция с использованием экстраорбитального доступа и экстраорбитальной поддержки.
Перелом медиальной стенки орбит Разрушение медиальной нижней распорки в результате медиального перелома нижней стенки Экстраорбитальная поддержка 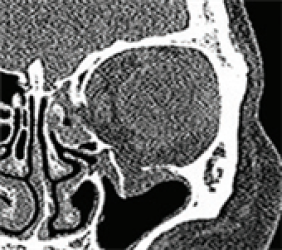
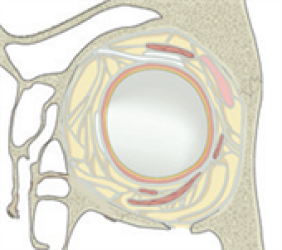
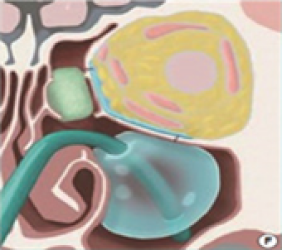
- * Методы хирургического лечения переломов можно условно поделить на доступы через разрезы конъюнктивы, доступы через разрезы нижних век и доступы через верхнечелюстную пазуху через разрезы внутри-ротовой полости. Кроме того, через корональный разрез можно получить доступ к внутренней, верхней и внешней стенкам орбиты.
Также используются эндоскопические орбитальные подходы и хирургические методы.
B. Перелом лица
- Переломы лица в основном возникают в результате дорожно-транспортных происшествий, несчастных случаев на производстве, различных непреднамеренных несчастных случаев и насильственных действий. Чаще всего переломы встречаются у мужчин молодого и среднего возраста, а также часто встречается у растущих детей. В последнее время в связи с популяризацией активного отдыха и спорта наблюдается рост количества обращений с переломами.
Лечение
- Эндоскопическое лечение переломов нижней челюсти
Переломы нижнечелюстного сустава занимают от 25% до 45% от общего количества всех переломов. При лечении переломов можно использовать различные методы, включая ретромаксиллярный, премаксиллярный и нижнечелюстной подходы. Однако данные методы могут вызывать такие осложнения, как образование рубцов на лице, травмирование лицевого нерва, кровотечение из-за разрыва артерии и аваскулярный некроз проксимального сегмента.
Эндоскопический трансоральный подход в лечении переломов хряща нижней челюсти представляет из себя малоинвазивную хирургическую процедуру. Данный метод оставляет минимум рубцов на лице, риск повреждения лицевого нерва минимальный.- Каротидный эндоскопический доступ
- Подчелюстной эндоскопический внутри-ротовой подход
- Операция по поводу перелома глазной орбиты с использованием навигационной системы
Системы хирургической навигации обеспечивают подробный предоперационный анализ, виртуальное планирование хирургических процедур, интраоперационное руководство и контроль, а также послеоперационную валидацию. Интраоперационная навигационная система помогает в режиме реального времени отследить установку имплантата с помощью компьютерной томографии и 3D-экранов.- Преимущества использования интраоперационной навигационной системы
- - Малоинвазивный подход
- - Минимальная регионарная краниотомия через место оскольчатого перелома
- - Избегание разреза обеих соединительных поверхностей
- - Возможность безопасного иссечения
- - Непродолжительное время операции
- - Установка надежного имплантата
- - Сохранение симметрии лица
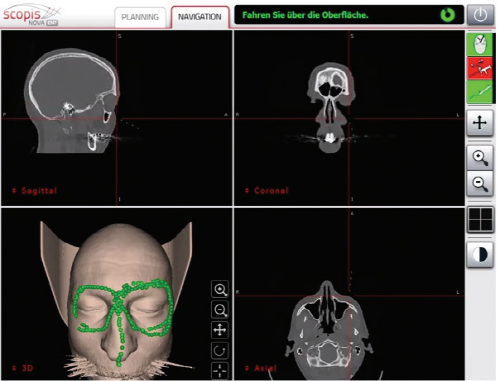
<Экран интерфейса навигационной системы поделен на четыре части: фронтальный, сагиттальный, осевой и трехмерный>
-
- Врожденная микротия (анотия) — патология, возникающая при недостаточном развитии ткани, образующей ухо, у плода на раннем сроке внутриутробного развития. При наличии даже малейших следов наружного уха патологию называют микротией, при полном отсутствии следов наружного уха патологию называют анотией.
Операция
- До начала 1990-х годов операции на грудном хряще проводились примерно в возрасте 8 лет в зависимости от размера роста ушей, однако, в последнее время, разрабатываются современные методы по воссозданию естественной формы ушных раковин, включая реконструкцию ушных отверстий, мочек и завитков, что приводит к необходимости использования большего количества грудного хряща, чем раньше. В связи с тем, что сроки операции определяются исходя из роста грудного хряща, операции проводятся в возрасте старше 12 лет (окружность груди 75 см, рост 155 см и более).
International Comparison of 5-year Survival Rates for Colon Cancer : Korea ('06-'10),Korea ('14-'18),USA ('11-'17),UK ('13-'17) Классификация Описание Продолжительность операции Постоперационное лечение Первая операция Операция по созданию общего каркаса ушной раковины (Операция по извлечению грудного хряща для создания каркаса ушного хряща, а затем установка его в область, подлежащую реконструкции при микротии) Около 5 часов (общий наркоз) Стационарное лечение: около 10 дней Амбулаторное лечение: около 30 дней (примерно 2 раза в неделю) Вторая операция Операция по созданию ушной раковины на высоте, аналогичной противоположному уху при виде спереди (Выполняется примерно через 6 месяцев после первой операции) Около 3,5 часов (общий наркоз) Стационарное лечение: около 7 дней Амбулаторное лечение: около 20 дней (примерно 2 раза в неделю) Третья операция Операция по коррекции формы уха, с целью максимальной схожести (симметричности) с противоположным ухом (Выполняется примерно через 4–6 месяцев после второй операции) часов (местный наркоз) Стационарное лечение: отсутствует (выписка в день операции) Амбулаторное лечение: около 30 дней До операции После операции Контралатеральное нормальное ухо 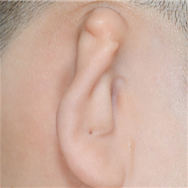
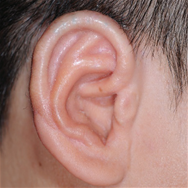
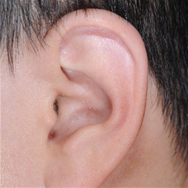
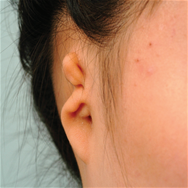
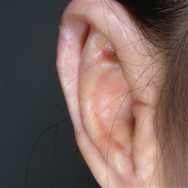
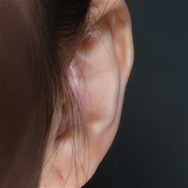
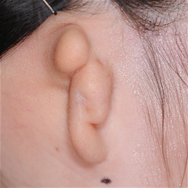
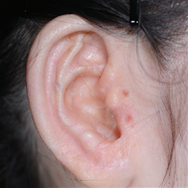
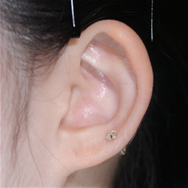
-
- Врожденный гигантский невус – это врожденный меланоцитарный невус, наибольшая длина оси которого превышает 50 см. Врожденный невус относится к родимому пятну, с которым рождается ребенок, он встречается примерно у 1% всех новорожденных. В редких случаях он может вызвать «злокачественную меланому» — рак кожи, в связи с чем, важны ранняя диагностика и лечение.
Лечение
- Продолжительная резекция (иссечение)
Данный метод применяют в том случае, если размеры невуса относительно большие и требуют 2-3 иссечений. Операцию обычно проводят с интервалом в 3-6 месяцев. - Операция по пересадке кожи
Метод реконструкции удаленного дефекта путем пересадки кожи после иссечения. Его преимущество заключается в том, что операцию можно провести за один раз, а недостаток заключается в образовании новых рубцов на донорском участке кожного трансплантата или контрактурных рубцов на месте трансплантата по истечении времени. - Операция по растяжению тканей
Это наиболее часто используемый метод лечения гигантских невусов. После введения эспандера в окружающую кожу без невуса и максимального его расширения невус удаляют, а разросшуюся здоровую кожу переносят и реконструируют.- 1-я операция: расширитель ткани вводится под здоровую ткань кожи вокруг невуса. После чего расширитель раздувают с помощью физиологического раствора или введения воздуха в течение как минимум 3–6 месяцев,
а площадь кожи с внешней стороны увеличивают для удаления невуса. - Вторая операция: после завершения расширения участка кожи невус иссекается, а область иссечения покрывается расширенной кожной тканью.
- 1-я операция: расширитель ткани вводится под здоровую ткань кожи вокруг невуса. После чего расширитель раздувают с помощью физиологического раствора или введения воздуха в течение как минимум 3–6 месяцев,
- Безоперационное лечение
В соответствии с глубиной и размерами невуса, применяются такие процедуры, как лазерная терапия (лазер CO2, Nd-YAG-лазер), криотерапия и электросушка. При лазерном лечении удалить все сразу невозможно, эффект от лечения проявляется поэтапно. Сначала проводят лазерное лечение, если эффект незначительный, требуется хирургическое лечение.
-
- Кожа состоит из трех частей, в порядке от поверхности до эпидермиса, дермы и подкожной клетчатки, так называемого жирового слоя. Рак кожи может возникать во всех тканях и клетках, составляющих кожу. Репрезентативные типы включают базальноклеточную карциному, плоскоклеточную карциному и меланому. Кроме того, существуют редкие виды рака кожи, такие как ангиосаркома, выбухающая дерматофибросаркома, болезнь Педжета и рак придатков кожи.
- Базальноклеточная карцинома (БКК)
Наиболее распространенный тип рака кожи. В основном возникает на лице, особенно на участке вокруг носа, век и щек. Базальноклеточная карцинома растет медленно и редко распространяется на другие части тела. Однако существует вероятность локальной инвазии в окружающую кожу, подкожную клетчатку, мышцы и даже кости.
* Хирургический метод > Хирургическая резекция, микрографическая хирургия Мооса (операция Мооса), выскабливание и электрокоагуляция, криохирургия - Плоскоклеточный рак (SCC)
Плоскоклеточный рак чаще всего поражает лицо, нижнюю губу и уши. В основном возникает на участках актинического кератоза, шрамов от ожогов или хронических язв. По сравнению с базальноклеточной карциномой, данный вид рака с большей вероятностью может метастазировать в другие части тела. - Злокачественная меланома
В основном развивается в меланоцитах, разбросанных в базальном слое эпидермиса, первичный очаг может значительно отличаться в зависимости от расовой принадлежности. С момента появления данный вид рака может метастазировать в другие органы и имеет высокую степень злокачественности, в связи с чем, необходимы ранняя диагностика и полная хирургическая резекция. - Другие виды рака
- Ангиосаркома (АС) – злокачественная опухоль, исходящая из эндотелиальных клеток кровеносных или лимфатических сосудов и требующая хирургического удаления или лучевой терапии.
- Выбухающая дерматофибросаркома (DFSP) — редкая форма рака кожи, которая возникает в клетках соединительной ткани среднего слоя кожи. Опухоль выглядит как прыщ, появляется на руках, ногах и туловище и медленно растет.
- Экстрамаммарная болезнь Педжета (ЭМБП): в основном возникает в сосках, рак молочных протоков распространяется на повержность кожи сосков.
- Карцинома сальных желез: тип рака кожи, который возникает в сальных клетках дермы и подкожной клетчатке,
в основном проявляется вокруг глаз, лица, кожи головы и шеи. - Липосаркома: это злокачественная опухоль, состоящая из жировых клеток, которая развивается в жировой ткани организма. Чаще всего она возникает в тканях под кожей, где имеется обычная жировая ткань, например на туловище, нижних и верхних конечностях.
- Подногтевая меланома (SUM): черные пятна появляются на ногтях и встречаются редко, поскольку прогноз очень неблагоприятный, требуется проведение биопсии.
Диагностика
- Для точной диагностики рака кожи проводят биопсию кожи под местной анестезией, извлекая и исследуя часть пораженного участка кожи. Посредством детального обследования, включая рентгенографию грудной клетки и УЗИ брюшной полости, КТ, МРТ, исследуется глубина поражения опухоли, область метастазирования и степень распространения опухоли. В частности, при меланоме, являющейся наиболее злокачественной, иногда применяют метод наблюдения ABCD.
* Метод наблюдения ABCD: Asymmetry (асимметрия), Border irregularity (неравномерность границ), Color variegation (цветовая пестрота), Diameter (диаметр более 0,6 см).
Лечение
- Хирургическая резекция, микрографическая хирургия Мооса (специальный хирургический метод, предназначенный для эффективного и полного удаления рака кожи)
- Криотерапия, фотодинамическая терапия: применимы при раке кожи на ранних стадиях.
- Лучевая терапия: пожилые пациенты, проведение хирургического лечения которым не показано
- Химиотерапия, таргетные противораковые препараты, иммунные противораковые препараты: пациенты с метастазами.
-
- Лимфедема — это заболевание, при котором вследствие повреждения лимфатических сосудов в интерстиции скапливается влага (содержащая белок), вызывая отечность и хроническое воспаление в конечностях рук и ног. Лимфедема подразделяется на первичную, возникающую сразу после рождения по неопределенной причине, и приобретенную, возникающую в результате хирургического лечения, лучевой терапии или вследствие травмы. Поскольку, и в первом, и во втором случаях симптомы со временем ухудшаются, необходимы ранняя диагностика и лечение.
Диагностика
- Измерение окружности/ объема конечностей рук и ног: измерение объема конечности и сравнение нормальной стороны с патологической.
- Лимфосцинтиграфия: радиологическое обследование, предполагающее введение радиоизотопного вещества между пальцами ног или рук для визуализации потока лимфатической жидкости.
- Ультразвуковое исследование: оценка толщины и плотности кожи и подкожной клетчатки
Лечение
- Вспомогательные методы
- Физиотерапия для снятия отеков: уход за кожей, лимфоабсорбционный массаж, компрессионная терапия, ЛФК
- Локальная гипертермия
- Медикаментозная терапия
- Хирургическое лечение
- Лимфатический сосудо-венозный анастомоз: операция, которая предполагает создание пути для циркуляции лимфы путем соединения лимфатических сосудов под кожей диаметром менее 0,7 мм с венами микрохирургическим методом
- Операция по пересадке лимфатических узлов: забор здоровых лимфатических узлов и трансплантация в область отека
- Липосакция: метод уменьшения самого отека. При затянувшейся лимфедеме и тяжелой степени прогрессирования фиброза, функция лимфы снижается и другие хирургические методы становятся неэффективными.
Путем иссечения излишне скопившейся подкожной клетчатки вместе с кожей в зоне возникновения лимфедемы можно добиться эффекта сокращения окружности и объема.
- * Ввиду характера заболевания лимфедема требует системного подхода от диагностики до операции и реабилитации. В медицине Кореи хорошо развита система взаимодействия, что является сильной стороной в лечении лимфедемы. Хирурги с большим опытом работы в микрохирургии демонстрируют весьма удовлетворительные результаты.


